Mahasyöpä
synonyymit
Lääketiede: mahalaukun syöpä
Mahalaukun kasvain, mahalaukun Ca, mahalaukun adenokarsinooma, sydänkasvain
määritelmä
Niistä Mahasyöpä (mahasyöpä) on viidenneksi yleisin syöpä naisilla ja neljänneksi yleisin miehillä. Mahakarsinooma on pahanlaatuinen, hallitsemattomasti kasvava tuumori, jonka aiheuttavat munuaissyöpä Mahan limakalvo laskeutuu. Mahasyövän syyt ovat muun muassa nitrosamiinit ruoasta, nikotiini ja Helicobacter pylori keskusteltu. Useimmissa tapauksissa kasvain aiheuttaa oireita myöhään, kun se on jo edennyt hyvin. Myöhäisen diagnoosin takia mahalaukun syöpää hoidetaan usein myöhässä, joten tämän tyyppisellä syöpillä on erittäin huono ennuste potilaalle.
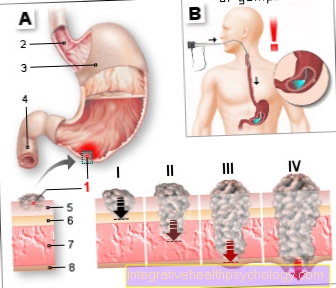
Mahasyöpä
Mahasyöpä
- Kasvain (mahasyöpä)
- Ruokatorvi - ruokatorvi
- Vatsakappale -
Corpus gastricum - Pohjukaissuoli -
pohjukaissuoli - Limakalvo -
Tunica limakalvo - Submukosaalinen kalvo -
Tela submucosa - Lihaksen seinä -
Tunica musculis - Serosa-kerros -
Tunica serosa
5 vuoden eloonjäämisaste:
Kasvainvaihe I (90–100%)
Kasvainvaihe II (80–100%)
Kasvainvaihe III (10%)
Vaiheen IV kasvain (5%)
Tärkeää: gastroskopia
Löydät yleiskuvan kaikista Dr-Gumpert -kuvista osoitteesta: lääketieteelliset piirrokset
taajuus
Mahasyövän esiintymishuippu on yli 50-vuotiaita, ja miehillä on kaksinkertainen todennäköisyys mahalaukun syöpään kuin naisilla. Mahasyövän esiintyvyys laskee maailmanlaajuisesti. Se on kuitenkin edelleen miesten neljäs ja naisten viides yleisin tuumori. Karsinooman karsinooman suuntaus on lisääntynyt (= vatsan sisäänkäynti, katso myös anatomia) vatsa).
Sairausaste on noin 10 sadasta 100 000 ihmistä. Muissa maissa, esim. Japanissa mahalaukun syöpä on kaksinkertainen. Uskotaan, että tämä johtuu erilaisista ruokailutottumuksista, koska esiintymisaste ei ole enää korkeampi Yhdysvaltoihin muuttaneiden japanilaisten keskuudessa, jotka ovat omaksuneet amerikkalaisia ruokailutottumuksia.
Lue paras sairausravitsemus: Ruokavalio syöpään
Anatomian vatsa
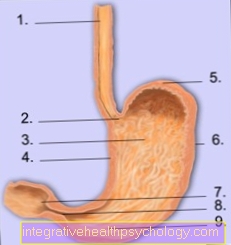
- Ruokatorvi
- cardia
- ruumis
- pieni kaarevuus
- silmänpohjan
- suuri kaarevuus
- Pohjukaissuoli (pohjukaissuoli)
- pylorus
- antrumosassa
Oireet ja merkit
Mahasyöpä on yleensä ns. "Hiljainen" kasvain - eli se ei tunne itseään lainkaan varhaisvaiheissa tai sillä on vain hyvin epäspesifisiä oireita. Tämä tarkoittaa usein sitä, että syöpä voi kasvaa ajan myötä ja monia ensimmäisistä oireista syytetään herkästä vatsasta tai stressistä. Mahasyövän oireet ilmenevät vain pitkälle edenneessä vaiheessa ja ovat yleensä hyvin epäspesifisiä.
Lähes kaikilla syöpätaudeilla on ominaisia oireita - ns. B-oireita. Tähän sisältyy toistuva kuume - usein vain vähän kohonneissa lämpötiloissa - ei-toivottu painon pudotus lyhyessä ajassa ja yöhikoilu. Muita yleisiä kasvainoireita ovat huono keskittyminen, väsymys, heikentynyt suorituskyky ja väsymys.
Monet mahasyöpäpotilaat ilmoittavat myös maha-suolikanavan valituksista. Ylävatsan kipuja voi esiintyä etenkin aterian jälkeen tai aterian aikana, ja niihin liittyy usein närästys, pahoinvointi, vakava hengitys mahasta ja ylävatsan paine. Oksentelua voi esiintyä etenkin, jos kasvain sijaitsee mahalaukun sisäänkäynnissä (sydän) tai mahalaukun ulostulossa (pylorus).
Usein valitetaan myös ruokahaluttomuudesta ja ilmoitetaan epämiellyttävästä kylläisyyden tunteesta pientenkin aterioiden jälkeen, joihin usein liittyy vatsan pilaantumista ja kaasua. Juuri näitä oireita esiintyy usein muiden vahingoittumattomien maha-suolikanavan sairauksien yhteydessä tai vakavan stressin alaisena, eikä niihin usein liity vakavaa syöpää.
Siksi on tärkeää kuulla perhelääkäriäsi, vaikka sinulla toistuvat närästöt tai usein vaikea ilmavaivat, jotta hän voi diagnosoida syyn ja hoitaa asianmukaisesti.
Toinen merkki mahasyövästä on vähentynyt ruokahalu. Potilaat kokevat usein äkillisen vastenmielisyyden tiettyihin ruokiin - enimmäkseen lihaan - eivätkä enää siedä muita ruokia. Tämä ilmiö voi esiintyä myös muissa mahasairauksissa ja muun tyyppisissä syövissä (esim. Paksusuolen syöpä).
Taudin myöhäisissä vaiheissa voi esiintyä mahalaukun verenvuotoa, mikä on havaittavissa joko oksentamalla verta tai mustalla ulosteella.
Lue lisää aiheesta: Veri ulosteessa - nämä ovat syyt!
Taudin edetessä nielemisvaikeudet (dysfagia), etenkin mahalaukun sisäänkäynnin alueella kasvavien kasvainten ja ylävatsan kipu lisääntyvät.
Kuten melkein kaikissa kasvainsairauksissa, myöhemmässä vaiheessa tapahtuu painon lasku (kasvaimen kacheksia), kohonnut kehon lämpötila (kasvaimen kuume) ja heikentynyt suorituskyky. Jos syöpä on levinnyt (etäpesäkkeet) vatsassa, voi olla kertynyt nestettä (vesivatsa) ja vatsan turvotusta. Harvinaisissa tapauksissa kasvain voi tuntua jopa vatsassa.
Maksassa olevat tytärkasvaimet (maksametastaasit) voivat johtaa maksan turvotukseen ja toiminnan heikkenemiseen ihon kellastumisen (keltaisuus) kanssa. Jos luustossa esiintyy metastaaseja (tytärkasvaimia), voi ilmaantua luukipuja, jotka ovat erityisen vakavia ja tuhoisia.
Jos tuumori tuhoaa suuren määrän luukudosta, patologisia murtumia voi tapahtua ilman onnettomuuksia (esimerkiksi selkärangan rungon murtuma, reisiluun kaulamurtuma jne.). Keuhkojen etäpesäkkeet aiheuttavat toisinaan hengenahdistusta (hengenahdistus) ja veren yskimistä (hematemesis).
Koska mahasyöpää on helppo hoitaa, etenkin alkuvaiheessa, sinun on kuunneltava omaa kehoasi ja älä pelkää käydä lääkärillä, vaikka sinulla olisi yleisiä epäspesifisiä oireita.
syyt
Mahasyövän syyt ovat hyvin erilaisia, ja mekanismeja, joiden avulla se kehittyy, ei vieläkään suuresti tunneta. Mahasyövän riski kasvaa kertoimella 4–5, jos mahalaukun limakalvo on saanut tartunnan bakteerilla Helicobacter pylori. Puolet kaikista mahasyöpäpotilaista myös kolonisoidaan tällä bakteerilla. Bakteeri on kuitenkin laajalle levinnyt, ja ylivoimaisesti kaikille tartunnan saaneille ihmisille ei kehitty mahasyöpää elämänsä aikana.
Niitä löytyy myös ruoasta syöpää aiheuttavat (syöpää aiheuttavat) epäpuhtaudet usein keskusteltu syy. Esimerkiksi nitrosamiineiksi joita esiintyy esimerkiksi savustetuissa, suolattuissa, grillattuissa tai salattuissa lihatuotteissa. Toinen pilaava aine on se aflatoksiinijotka muodostuvat tietyistä muodoista elintarvikkeissa ja jotka sisältävät myös kasvaimia ruokatorvi ja maksa syy.
Savu savukkeista ja kovan lipeän kulutuksesta alkoholi pidetään myös mahalaukun syövän kehityksen riskitekijänä.
Tiettyjen vitamiinien puuttumisen voidaan olettaa vaikuttavan syöpäriskiin. Kuten tärkeää vitamiinit tulee olemaan A-, C- ja E-vitamiinit on kuvattu.
Varma geneettinen riski on myös tärkeä. Ihmisillä, joiden ensimmäisen asteen perheenjäsenillä (esim. Vanhemmilla) on vatsasyöpä, on noin 3 - 4-kertainen kasvanut vatsakasvaimen riski.
Sillä on erityinen merkitys Veriryhmä A, koska tämän veriryhmän kantajilla on taipumus kehittyä vatsakasvaimia useammin.
Niitä on useita Vatsavaivat joilla on taipumus kehittää mahalaukun syöpää.
atrofinen autoimmuuninen gastriitti (tyyppi A - gastriitti) tai tuota Menetrier-oireyhtymä (Jättiläinen gastriitti), molemmat mahalaukun limakalvojen krooniset tulehdukset, lisäävät merkittävästi mahasyövän riskiä.
Mahalaukun polyypit (Mahalaukun limakalvojen kasvu), jotka ovat aluksi hyvänlaatuisia, voivat rappeutua ja tulla pahanlaatuisiksi ajan myötä. Tämä prosessi voidaan rekisteröidä 20 prosentilla mahalaukun polyypeistä, joten polyyppien poistaminen on suositeltavaa hyvissä ajoin.
Yhteys Mahahaava (Mahahaava) ja maha- ja mahasyöpä ovat edelleen epäselviä.
Vaikka 5-10% virheellisesti diagnosoiduista haavoista osoittautuu mahakarsinoomiksi, jälkikäteen et koskaan tiedä onko se mahan haavauma, joka on rappeutunut, vai matkivatko kasvaimet vain mahahaavan ulkonäköä.
Tosiasia on kuitenkin, että pohjukaissuolen haavauma (ulcus duodeni) melkein koskaan ei rappeudu.
Osa vatsasta voidaan poistaa jäljellä olevan ja vahingoittuneen vatsan liitoskohdasta jopa monien vuosien jälkeen Suolet Kehitä karsinooma (anostomoosi), joten gastroskopialla tehtävät tarkastukset on tehtävä säännöllisesti.
Tätä kasvainta kutsutaan sitten myös "anostomy karsinooma".
Onko mahasyöpä perinnöllinen?
Mahasyövän syy johtuu pääasiassa riskitekijöistä, kuten tupakoinnista tai toistuvista vatsahaavoista. Vain muutamissa tapauksissa mahalaukun syöpä johtuu lisääntyneestä perheriskistä.
Sanotaan kuitenkin, että mahasyövän kehittymisen todennäköisyys, jos ensimmäisen asteen perheenjäsenellä on sairaus, on noin 2–3 kertaa suurempi. Usein tästä ei ole vastuussa vain geneettinen taipumus, vaan myös perheen riskitekijät, kuten syömiskäyttäytyminen.
Yleensä sukulaisille ei kuitenkaan anneta ylimääräisiä tarkistuksia, kuten Gastroskopia suositellaan. Jos usealla perheenjäsenellä on mahalaukun syöpä tai jos syöpä on tapahtunut nuorena, voidaan harkita geneettistä neuvontaa tai lisääntyneitä tarkastuksia.
diagnoosi
Jokaisen diagnoosin tulos on potilaan haastattelu (Anamnese). Sinun on etsittävä erityisesti yllä olevia oireita ja kysyttävä perheen usein esiintyvistä mahasyövistä. Nykyiset riskitekijät, kuten nikotiini ja alkoholin kulutuksesta tulisi aina kysyä.
Fyysisen tarkastuksen aikana harvoissa tapauksissa kasvain voi tuntua vatsassa. Toisinaan Virchowin rauhas (imusolmukkeet) raveissa voi tuntua.
Kun analysoit vertaLaboratorioarvot) tietyt veriarvot voivat viitata kasvainsairauteen. Esimerkiksi alempi Veren pigmenttipitoisuus (hemoglobiini) veressä ilmaisevat kroonista verenhukkaa kasvaimellisesta verenvuodosta. Kanssa Hemoccult-testi etsitään verta ulosteesta, jota voi esiintyä kroonisessa verenhukassa Ruoansulatuskanava esiintyä. Niin sanottu Kasvainmarkerit ovat veressä aineita, joita löytyy usein tietyntyyppisistä syövistä ja voivat siksi osoittaa syöpää.
Niillä ei ole oleellista merkitystä mahalaukun syövän alkuperäisessä diagnoosissa, koska tälle taudille ei ole luotettavia kasvainmarkereita. Jos tietyn tuumorimarkeriarvon havaitaan olevan kohonnut ennen leikkausta, joka katoaa leikkauksen jälkeen, tätä merkkiä voidaan käyttää kontrollimarkkerina kasvaimen uuden puhkeamisen estämiseksi (Kasvaimen toistuminen) Diagnoosi nopeasti verikokeella.
Mahdollisen diagnoosin tekemiseksi mahasyövästä, a mahantähystys suoritetaan.
Kuva mahalaukun syöpä
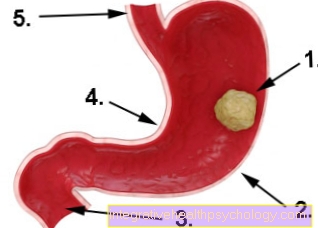
- Mahasyöpä
- suuri kaarevuus
- Pohjukaissuoli (pohjukaissuoli)
- pieni kaarevuus
- ruokatorvi
mahantähystys
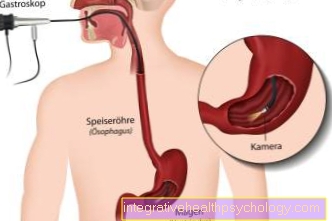
"Peilaus" (tähystys) on valittu menetelmä limakalvovaurioiden välittömään arviointiin ja luokitteluun, ja se tulisi suorittaa mahdollisimman pian, jos epäillään mahalaukun kasvainta.Tämän tutkimuksen aikana otetaan putkikamerasta (endoskoopista) kuvia, jotka potilaan on "nieltävä" ruokatorvi ja siirretään mahaan monitorilla. Endoskopian aikana kudosnäytteet (biopsia) epäilyttävistä limakalvoalueista ja haavaumista. Epäilyttävältä alueelta on otettava useita näytteitä (5-10), jotta mitään ikäviä pahanlaatuisia (pahanlaatuisia) kudosmuutoksia ei huomaatta.
Kudoksen arviointi Mikroskooppi (histologiset löydökset) on paljon merkityksellisempi kuin (makroskooppiset) havainnot, jotka on tallennettu paljaalla silmällä.
Ainoastaan hienossa kudoksessa (histologinen tutkimus) voidaan osoittaa kasvaimen epäily ja Kasvaintyyppi olla päättäväinen. Kasvaimen leviäminen vatsan seinämän kerroksiin voidaan myös määrittää.
Röntgenkuvaus niellä
Tämän ei-invasiivisen kuvantamisen tutkimuksen aikana ruokatorvea röntgenkuvataan, kun potilas nielee röntgenkontrastiaineen. Kontrastiaine kerrostuu mahalaukun ja suolen seinämiin, minkä jälkeen niitä voidaan käyttää arviointia varten.
Mahasyövän tyypillinen havainto on kasvaimen pala, joka ulkonee vatsan sisäpuolelle. Ei ole myöskään harvinaista nähdä kuva, joka on samanlainen kuin haavauma (mahahaava), joten selkeää diagnoosia ei voida tehdä. Tätä tutkimusta voidaan käyttää myös arvioimaan tuumorin aiheuttamaa supistumisastetta (stenoosia).
Verrattuna gastroskopiaan, limakalvon muutosten arviointi on rajallista. Erityisesti arviointi hyvänlaatuisten (hyvänlaatuisten) ja pahanlaatuisten (pahanlaatuisten) muutosten välillä ei ole mahdollista. Tämä vaatii vatsan sisäpuolen suoran arvioinnin peilaamalla kudosnäytteillä (PE).
Kasvaimen lavastus
- Kasvaimen vaiheen määrittäminen (tuumorin vaiheistus):
Heti kun mahalaukun syövän diagnoosi on vahvistettu, tuumorin vaihe määritetään sitten muiden terapeuttisten lähestymistapojen suunnittelua varten. Tuumorin leviämisen, imusolmukkeiden osallistumisen ja mahdollisten etämetastaasien arvioimiseksi käytetään erilaisia menetelmiä.
- Röntgen - rinta (rinnan röntgen):
Rinnan röntgenkuvaus (rinnan röntgenkuva) voi tarjota tietoja keuhkojen ja sairastuneiden imusolmukkeiden osallistumisesta keskikerrokseen (välikarsina).
Lue lisää aiheesta: Rinnan röntgenkuvaus (rinnan röntgenkuva)
- Ultraääni (endosonografia (endoluminaalinen ultraääni)):
Endoskooppisella ultraäänellä potilaan on ensin "nieltävä" putki kevyen anestesian aikana, kuten gastroskopian yhteydessä.
Tässä tutkimuksessa kuitenkin ultraäänipää kiinnitetään letkun päähän kameran sijasta. Tällä menetelmällä tuumorin leviäminen syvyyteen (tunkeutuminen), ts. Mahalaukun seinämään, voidaan tehdä näkyväksi asettamalla anturi tuumorille ja voidaan arvioida myös (alueelliset) imusolmukkeet, jotka sijaitsevat epigastrisella alueella. - Tietokonetomografia (CT):
Spiraali- tietokoneellinen tomografia (spiraali CT) voi antaa tietoa kasvaimen laajuudesta, spatiaalisesta suhteesta naapurielimiin, imusolmukkeiden osallistumisesta ja myös etäisistä etäpesäkkeistä. Tarvitset sekä rintakehän (rintakehän) että vatsan (vatsan) CT: n voidaksesi arvioida kaikkia metastaattisia reittejä. Magneettikuvaus (MRI) antaa myös samanlaisia tuloksia. Taudin aikana kallon CT tai MRI voi olla tarpeen aivojen etäpesäkkeiden diagnosoimiseksi.
Lue lisää aiheesta: Tietokonetomografia
- sonography:
Sonografialla (ultraääni) vatsanelimet arvioidaan ei-invasiivisesti ja ilman altistumista säteilylle. Esimerkiksi vatsan (vatsan) ultraäänitutkimuksella voidaan paljastaa maksan etäpesäkkeet tai kärsineet imusolmukkeet. Koska menetelmä on helppo käyttää eikä rasita potilasta, se voidaan toistaa useita kertoja epäröimättä ja käyttää seurantaan ja seurantaan.
- Luustoskintigrafia:
Luustoscintigrafia on ydintutkimuskuvaus, ja sitä käytetään osana kasvaimen hoitamista luurannan etäpesäkkeiden havaitsemiseksi. Tätä tarkoitusta varten potilaalle annetaan radioaktiivista ainetta laskimonsisäisesti ja sitten radioaktiivisen aineen jakautuminen luuhun tehdään näkyväksi erityisellä kameralla (gammakamera). Radioaktiiviset aineet kerääntyvät luihin ja niitä esiintyy yhä enemmän, kun luun uusinta- ja korjausprosessit ovat käynnissä. Esimerkiksi luumetastaasien alueella voidaan nähdä lisääntynyt radioaktiivisen aineen kertyminen.
- Laparoskopia (laparoskopia):
Pitkälle edenneissä tuumorivaiheissa on joskus tarpeen suorittaa laparoskopia, jotta vatsakalvon (vatsakalvasyöpä) ja maksan (etäpesäkkeet) alueellinen laajuus ja mahdolliset vaikutukset voidaan arvioida oikein. Tämän yleisanestesiaprosessin aikana eri instrumentit ja kamera voidaan asettaa pienten viiltojen läpi vatsan ihoon ja kasvaimen leviäminen voidaan havaita suoraan.
Onko mahasyöpä parannettavissa?
Mahasyövän parantuminen riippuu monista tekijöistä. Tässä ratkaiseva tekijä on ennen kaikkea Diagnoosin aika - Mitä aikaisemmin mahasyöpä on diagnosoitu, sitä paremmat mahdollisuudet toipumiseen ovat.
Niin kutsuttu 5-vuoden eloonjäämisaste vaiheessa 1 (tässä tuumorissa ei ole vielä vaikuttanut mihinkään tytärkasvaimiin tai imusolmukkeisiin) on yli 90%. Viimeisessä vaiheessa 4 se on vain vajaat 5%.
Tämä johtuu siitä, että mahalaukun syövän hoidossa vaurioituneen mahalaukun alueen poistaminen on valittu menetelmä - mahdollisesti aiemman kanssa kemoterapia. Jos kasvain voidaan ottaa kokonaan kiinni ja poistaa, toipumismahdollisuudet ovat erittäin hyvät. Kuitenkin, jos kasvainkudos jatkuu, syöpä voi suurentua uudelleen.
Jos leikkaus ei ole mahdollista tai tytärkasvaimia on jo muodostunut muihin elimiin, on oletettava, että syöpä ei yleensä parane pysyvästi. On kuitenkin mahdollista pitää kasvain “tarkassa” pidemmän ajan ja siten pidentää potilaan elämää.
Uusinta tuumorin muodostumisesta vuosia myöhemmin (ns. Uusiutuminen) on myös mahdollista. Toipumismahdollisuudet riippuvat kasvaimen tyypistä ja diagnoosin ajasta.
kurssi
Syövän kulku on jaettu eri vaiheisiin. Tässä ratkaiseva tekijä on kasvaimen leviäminen ja onko se vaikuttanut imusolmukkeisiin tai muihin elimiin.
Jos mahalaukun syöpä on alkuvaiheessa, se on suhteellisen pieni ja sitä voi löytää vain mahalaukun limakalvojen pintakerroksista. Jos kasvain alkaa kasvaa, se leviää mahassa ja tunkeutuu myös mahalaukun limakalvon syvempiin kudoskerroksiin.
Lopuksi voi tapahtua, että hän myös ins vatsakalvon tai tunkeutuu ympäröiviin imusolmukkeisiin ja pääsee muihin elimiin, esimerkiksi verenkiertoon - tätä kutsutaan etäisiksi metastaasiksi (tytärkasvaimiksi).
Vaiheissa I-III ei ole etäisiä etäpesäkkeitä ja vain imusolmukkeiden osallistuminen. Viimeinen vaihe IV on läsnä heti, kun tytärkasvain on läsnä.
Taudin kulku vaihtelee potilaittain ja riippuu suuressa määrin siitä, kuinka varhain hoito aloitetaan ja kuinka hyvin se toimii. Jos on tytärkasvaimia, nämä laukaisevat erilaisia komplikaatioita riippuen elimistöstä. Siksi jokaisen sairastuneen potilaan tulee puhua heitä hoitavan lääkärin kanssa sairauden todennäköisestä etenemisestä.
Loppuvaiheen mahalaukun syöpä
Valitettavasti kaikkia mahasyövän muotoja ei voida vielä parantaa tällä hetkellä. Jos puhutaan terminaalivaiheesta, se tarkoittaa, että syöpää ei voida taistella kokonaan. Tällä voi olla useita syitä.
Mahasyöpä on yleinen tunnustettu liian myöhään ja on jo muodostanut ns. metastaasit - ts. kasvainsolut ovat asettuneet ja muodostavat nyt tytärkasvaimia muissa elimissä. Jotkut kasvaimet voivat myös toimimattomaksi koska ne ovat liian lähellä suuria verisuonia - tai jopa kasvaneet yhdessä niiden kanssa - ja tällainen poisto ei ole enää mahdollista.
Jotkut potilaat eivät ole enää yhdessä fyysinen kuntojotka sallivat leikkauksen, esimerkiksi koska he kärsivät vakavista lisäsairauksista tai koska heidän vanhuudensa vuoksi operaatio on liian vaarallinen.
Jos potilaalla on tällainen loppuvaiheen mahalaukun syöpä, terapia ei keskity enää syövän voittamiseen lopullisesti, vaan sen sijaan, että sairastuneelle henkilölle annetaan mahdollisuus elää mahdollisimman pitkään ja kivuttomasti. Tähän lähestymistapaan viitataan joskus Palliatiivinen terapia.
Palliatiivinen terapia koostuu useista pylväistä. Yhtäältä yritetään rajoittaa syövän kasvua ja siten sairastunutta henkilöä niin paljon aikaa kuin mahdollista antaa, toisaalta yritetään esiintyä Liittyvien valitusten lieventämiseksi mahdollisimman hyvin. Jälkimmäiseen sisältyy usein pääasiassa henkilökohtaista kivunhoitoa, koska mahalaukun syöpä, mutta myös sen mahdolliset tytärkasvaimet, voivat aiheuttaa voimakasta kipua.
Samanaikaiset oireet, kuten närästys ja ylikuormitus, ovat myös vähentyneet. Komplikaatiot, kuten askites tai akuutti Mahaverenvuoto näitä voidaan myös hoitaa - usein sairaalassa.
Lisäkurssilla potilaat tarvitsevat myös apua ruoan saannissa. Esimerkiksi kasvain voi muodostaa mahassa supistuksen, jonka mukaan ruoka ei enää pääse ohi. Tätä varten on myös useita hoitomuotoja, joista on keskusteltava ja joista on päätettävä lääkärin, potilaan ja sukulaisten läheisessä yhteistyössä, jotta potilas voi elää sen kanssa pitkällä aikavälillä. Usein tarvitaan sukulaisten ja potilaiden koulutusta tai hoitopalvelun tilaamista.
Jotta kasvain pysyy pienenä niin pitkään kuin mahdollista, on olemassa useita vaihtoehtoja, joista voidaan keskustella ja valita yksilöllisesti hoitava lääkärin kanssa. Mahasyövän tyypillä on ratkaiseva rooli hoidon vaihtoehdon toimivuudessa.
Joten voi kemoterapia tai säteilytys ole Avulias. Muutamissa kasvaimissa on nyt myös lääkkeitä, jotka toimivat spesifisten vasta-aineiden kanssa ja voivat siten "hyökätä" kasvaimeen suoraan.
Lopuksi ei pidä sivuuttaa sairauden aiheuttamaa emotionaalista taakkaa. Sairaalat tarjoavat usein myös psykologinen apu ja sosiaalipalvelu, joka voi auttaa potilaita ja sukulaisia jatkossa hoidon järjestämisessä ja siihen liittyvissä ongelmissa. Tällainen paikka voidaan järjestää myös lievittävään lääketieteelliseen osastoon, jossa potilaalle voidaan antaa viimeisimmät miellyttävät mahdollisuudet asiantuntijoiden avulla.