Munuaissyöpä
Kaikki tässä annetut tiedot ovat vain yleisluonteisia, kasvainhoito kuuluu aina kokeneen onkologin käsiin!
synonyymit
Lääketieteellinen: munuaissolukarsinooma, hypernefroma
Synonyymit laajemmassa merkityksessä: munuaiskasvain, munuaissyöpä, munuaisen CA.
Englanti: munuaissyöpä, munuaissyöpä
määritelmä
Lähes kaikki munuaiskasvaimet ovat ns. Munuaissolukarsinoomia. Nämä pahanlaatuiset kasvaimet (pahanlaatuiset kasvaimet) eivät ole suhteellisen herkkiä kemoterapialle ja voivat käydä hyvin erilaisia kursseja. Munuaissyöpä on yleensä kasvain vanhuksilla (yleensä 60–80-vuotiaita).
epidemiologia
Joka vuosi 8 - 20 ihmistä 100 000 asukasta kohti kehittyy munuaissyöpä (munuaissyöpä). Miehet kärsivät kahdesti niin usein kuin naiset.
syyt
On olemassa erilaisia riskitekijöitä, joiden tiedetään edistävän munuaissyöpää (munuaisen CA).
Erityisen huomionarvoista on tupakan kulutus (etenkin hengitysteiden tupakoinnin yhteydessä). Lisäksi ylipaino (liikalihavuus), kipulääkkeiden (analgeettinen nefropatia) aiheuttamat munuaisvauriot, kystiset munuaiset, dialyysihoito, munuaisensiirto ja varjoaine Thorotrast, jota aiemmin käytettiin röntgentutkimuksissa, näyttävät liittyvän sairauden esiintymiseen.
Suurin osa tapauksista on kuitenkin satunnaisia munuaissolukarsinoomia, jotka on erotettava perinnöllisistä perinnöllisistä muodoista.
Mikroskoopin alla olevan ulkonäön mukaan (histologinen) erotetaan viisi muotoa sen mukaan, mistä munuaissoluista tuumori on peräisin:
- kirkas solukarsinooma (75%): poistuminen proksimaalisen tubuluksen vuorauskudoksesta (epiteelistä) (ks. myös munuaisen anatomia)
- kromofiilinen karsinooma (15%): poistuminen proksimaalisen tubuluksen epiteelistä (usein useissa paikoissa ja molemmilla puolilla)
- kromofobinen karsinooma (5%): poistuminen distaalisesta putkimaisesta epiteelistä
- Syöpäsyöpä (3%): poistuminen keräysputkesta
- Bellini-kanavakarsinooma (2%): poistuminen keräysputkesta

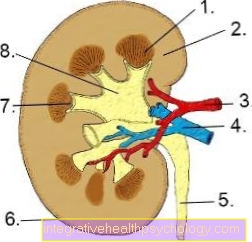
Anatomia munuainen
- Munuaisten medulla
- Munuaiskuori
- Munuaisvaltimo
- Munuaisten laskimo
- virtsanjohdin
- Munuaiskapseli
- Verhiö
- Munuaisten lantion

- Munuaiskuori - Munuaiskuori
- Munuaisten välimuoto (muodostunut
Munuaisten pyramidit) -
Medulla renalis - Munuainen lahti (täyttörasvalla) -
Munuaisten sinus - Lusikka - Calix renalis
- Munuaisten lantion - Lantion renalis
- Virtsaputki - virtsanjohdin
- Kuitukapseli - Capsula fibrosa
- Munuaispylväs - Columna renalis
- Munuaisvaltimo - A. renalis
- Munuaislaskimo - V. renalis
- Munuaisten papilla
(Munuaispyrramidin kärki) -
Munuaisten papilla - Lisämunuainen -
Glandula suprarenalis - Rasvakapseli - Capsula adiposa
Löydät yleiskuvan kaikista Dr-Gumpert -kuvista osoitteesta: lääketieteelliset piirrokset
oireet

Koska munuaissyöpä kasvaa usein pitkään aiheuttamatta oireita, diagnoosin tekemishetkellä niiden halkaisija on usein jo yli 5 cm ja ne ovat jo levinneet (metastasoituneet) kehoon noin 30%: lla potilaista, joten sairaus ei enää ole parannettavissa. Jos oireita ilmenee, ne ovat:
- Verta virtsassa (hematuria) (40 - 60%)
- Kylän kipu (40%)
- tuntuva turvotus (25–45%)
- Painonpudotus (30%)
- Anemia (Anemia) (30%)
- Kuume (20%)
Kuten "klassinen oireiden kolmikko " on yhdistelmä kolmesta ensimmäisestä valituksesta. Lukuisia haittavaikutuksia, kuten liian monta verisolua (monisoluisuus), liian monia kalsium veressä (hyperkalsemia) ja maksan vajaatoiminta (Staufferin oireyhtymä) tunnetaan.
Muut valitukset johtuvat kasvaimen paikallisesta kasvusta, esim. B. tunkeutuminen alaosaan alaonttolaskimon (alaonttolaskimon huonompi) koulutuksella vaarallisempia Verihyytymä (tromboosi), tai etäpesäkkeissä (valitukset, jotka johtuvat tytärkasvaimista muissa kudoksissa, esim. Selkäkipu tytärkasvaimen kanssa selkä mahdollisesti Nikamamurtuma).
Tytärkasvaimet (metastaasit) sijaitsevat edullisesti keuhkot, Imusolmukkeet, maksa ja luuranko.
Ovat harvinaisempia Lisämunuaiset, toinen munuainen tai tuota aivot saastuneella. Suurimmalla osalla potilaita, joilla on sairaus, on tytärkasvaimia useissa elimissä, kun perussairaus tunnistetaan (diagnoosi).
Diagnoosi ja luokittelu
Fyysinen (kliininen) tutkimus, jota ei voida välttää munuaissyövän havaitsemiseksi ja hoitamiseksi, Ultraääni (sonografia), erittyvä urografia (arvioi virtsatuotannon) ja Tietokonetomografia (CT).
Siinä on kaksi yleistä lavastusta TMN-järjestelmä ja Luokitus Robsonin mukaan. Molemmat perustuvat alkuperäisen kasvaimen (primaarikasvaimen), imusolmukkeen tai etämetastaasien laajuuteen, samoin kuin kudoksen erilaistumiseen (ts. Jos kasvaimen alkuperäinen kudos voidaan edelleen tunnistaa). Lavastus vaikuttaa jatkohoitoon ja potilaan ennusteeseen.
TMN-luokitus UICC / WHO: n (1997) mukaan
- T - primaarikasvain:
T1 (tuumori rajoittuu munuaisiin, <7 cm)
T2 (kasvain rajoittuu munuaisiin,> 7 cm)
T3 (laskimo- tai lisämunuaisen tunkeutuminen; yksityiskohdat: a, b, c)
T4 (tunkeutuminen Gerota-fastion ulkopuolelle)
- N - Alueiset imusolmukkeet:
N0 (ei saastuttamaa)
N1 (yksinäinen, alueellinen)
N2 (> 1 alueellinen LK)
N3 (useita tartuntoja,> 5 cm)
- M - etäiset etäpesäkkeet:
M0 (ei etäisiä etäpesäkkeitä)
M1 (etämetastaasit; elinkoodi)
Ennen leikkausta on valinnaisesti angiografia (valtimoiden vaskulaarinen esitys), kavografia (tarkastellaan ala-vena cavaa) ja Vatsan MR lisätty.
Metastaasien etsimiseen, a Röntgen of Rintakehä (kylkiluuhäkki) kahdessa tasossa, keuhkojen CT tai luurankointiohjelma (radioaktiivisten aineiden kertyminen kasvainkudoksessa).
Differentiaaliset diagnoosit
Se voi myös Munuaiskystat olla vastuussa yllä mainituista valituksista.
Tämä voidaan tehdä kuvantamistekniikoilla, kuten:
- Sonografia (ultraääni)
- CT (atk-tomografia)
- MRI (vatsan magneettikuvaus)
selventää.
Löydät myös lisätietoja munuaiskysteistä osoitteesta:
Munuaiskystat
Hoito ja ehkäisy
Seuraavat ohjeet munuaissolukarsinooman estämisessä:
- Lopeta tupakoiminen
- Tiettyjen kipulääkeryhmien välttäminen (esim. Fenasetiinia sisältävät kipulääkkeet, esim. Parasetamoli)
- Painonpudotus
- Ennaltaehkäisevät tutkimukset potilaille, joilla on vaikea munuaisten heikkous / munuaisten vajaatoiminta (terminaalinen munuaisten vajaatoiminta), kystiset munuaiset, von Hippel-Lindau -oireyhtymä, mukula-skleroosi
Munuaissolukarsinooman / munuaissyövän tapauksessa, joka ei ole vielä levinnyt, kasvaimen kirurgista poistoa (radikaali tuumorin nefrektomia) yhdessä munuaisen, lisämunuaisen ja vierekkäisten imusolmukkeiden kanssa haetaan tavanomaisena terapiana. Tarvittaessa suonen vahingoittuneet osat poistetaan ja varustetaan verisuoniproteesilla (korvaava kappale verisuonten leikkauksille).
Leikkauksella on etuja myös olemassa oleville tytärkasvaimille: ns. Paraneoplastiset oireet (taudin merkit, joita ei suoraan aiheuta kasvain tai sen tytärkasvaimet, mutta liittyvät kasvaimen esiintymiseen; esim. Lisääntynyt sedimentaatioaste 56%, anemia 36%), samoin kuin tuumoriin liittyvä kipu ja verenvuoto vähenevät. Yksittäiset etäpesäkkeet voidaan myös poistaa. Potilailla, joilla on alusta alkaen vain yksi munuainen, tämä poistetaan vain osittain.
Paikallinen toistuminen, ts. H. uusi kasvain samasta paikasta poistetaan uudelleen niin pitkälle kuin mahdollista.
Adjuvanttiterapian (myöhempi kemoterapia, hormonihoito, sädehoito jne.) Hyötyä ei ole osoitettu. Interventiot, joiden tarkoituksena ei ole oireiden parantaminen, vaan oireiden lievittäminen (lievittävät toimenpiteet), ovat etäpesäkkeiden poistaminen keuhkoista, aivoista ja luista.
Munuaissolukarsinoomat eivät reagoi säteilyyn tai kemoterapiaan.
Huomaa hoito
Uudet hoitomenetelmät "biologisen vasteen modifioijat”Ovat lupaavia.
Tuoreempi kehitys on niin kutsuttujen "biologisen vasteen modifioijien" käyttö, jotka puuttuvat potilaan immuunijärjestelmään kasvaimen hoitamiseksi.
On olemassa Messenger-aineita Immuunijärjestelmä Käytetään (interleukiini-2, tuumorinekroositekijät), jotka rajoittavat kasvainsolujen kasvua ja merkitsevät niitä solujen tappamisen (sytotoksisten) T-lymfosyyttien ja makrofagien (kehon omien puolustussolujen) kohteeksi. Tämä valkosolut (Leukosyytit) varmistavat, että kasvainsolut tuhoutuvat itsensä (apoptoosi) tai osallistuvat aktiivisesti tuhoamiseen (esim. Fagosytoosin kautta).
positiiviset vaikutukset mutta ovat yleensä melko lyhyitä eivätkä yleensä ylitä havaittuja sivuvaikutuksia. Ne voivat olla sopivia lievittävään hoitoon.
komplikaatiot
Ne johtuvat kasvaimen tai vastaavien metastaasien paikallisesta kasvusta, esim. B.
- verisuonitukos
- Keuhkoveritulppa
- Nikamamurtuma
- korkea verenpaine
- ja paljon enemmän.
ennuste
selvitä hengissä potilas riippuu ensisijaisesti kasvainvaiheesta. 60–90% I vaiheen potilaista selviää vähintään viisi vuotta, mutta vain alle 20% vaiheen IV potilaista.
Kasvainkudoksen alhainen erilaistumisaste (ts. Mikroskoopin alla voi silti nähdä, minkä tyyppinen kudos on rappeutunut) ja potilaan heikko yleinen tila vaikuttavat myös epäsuotuisasti ennusteeseen.
On kuitenkin toistuvasti ilmoitettu potilaista, jotka ovat toipuneet spontaanisti (spontaani remissio) tai joilla tauti on pysynyt vakaana vuosien ajan.
Tässä epäillään potilaan oman immuunijärjestelmän vaikutusta, mikä on johtanut ja todennäköisesti johtaa moniin hoitomenetelmiin, jotka perustuvat näihin immunologisiin vaikutuksiin.





.jpg)




.jpg)